Sr. Editor,
Homem, 74 anos, diabético, queixando-se de dores abdominais e episódios de febre há 15 dias. Achados laboratoriais: leucocitose, proteína C reativa discretamente aumentada, aspartato aminotransferase (AST) e alanina aminotransferase (ALT) nos limites superiores da normalidade. Tomografia computadorizada (TC) abdominal não contrastada mostrou sinais sugestivos de processo inflamatório diverticular no sigmoide (Figura 1A). O paciente apresentou piora clínica, não responsiva a antibioticoterapia e evoluiu com icterícia em um dia. Estudos laboratoriais mostraram elevações na leucocitose, proteína C reativa, AST, ALT e bilirrubinas totais. Hemocultura mostrou crescimento de
Citrobacter spp.,
Streptococcus spp. e
Klebsiella spp. Nova TC abdominal, contrastada, demonstrou trombos e gás no sistema venoso portal (Figura 1B), junção esplenomesentérica (Figura 1C) e veia mesentérica inferior (Figura 1D). Foi realizada colectomia subtotal e o estudo anatomopatológico confirmou processo inflamatório agudo diverticular no sigmoide e achado incidental de pequeno adenocarcinoma cecal. Mudaram-se os antibióticos e iniciou-se anticoagulação parenteral. O paciente evoluiu com melhora clínica, recebendo alta hospitalar após um mês.
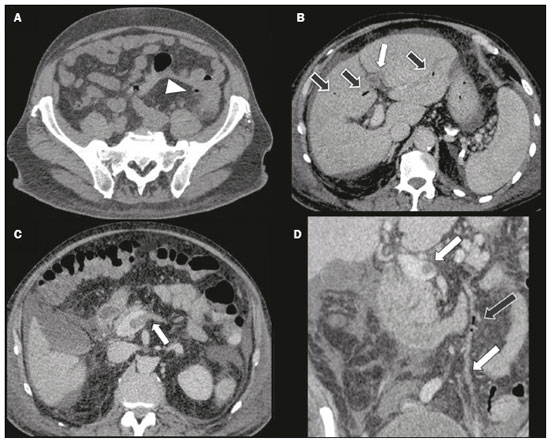 Figura 1. A
Figura 1. A: TC abdominal de admissão do paciente, sem a administração de meio de contraste intravenoso, mostrando densificação da gordura mesentérica em torno do sigmoide (cabeça de seta), onde também estavam presentes alguns divertículos colônicos, sugerindo processo inflamatório.
B,C,D: TC após piora clínica do paciente, fase portal após a administração intravenosa de meio de contraste, demonstrando trombos (setas brancas) no ramo esquerdo da veia porta (
B), junção esplenomesentérica (
C,D) e no interior da veia mesentérica inferior (
D), e focos gasosos (setas pretas) no sistema porta intra-hepático (
B) e na veia mesentérica inferior (
D), além de ascite.
Pileflebite é a trombose séptica da veia porta ou de seus ramos
(1-3), com incidência de 0,37-2,7 casos por 100.000 habitantes/ano
(4,5), podendo ocorrer em 0,16% dos pacientes com infecções intra-abdominais
(4). A média de idade é de 40-65 anos, com predomínio nos homens (60-70%)
(4-6). As principais causas incluem diverticulite (19-30%), pancreatite (5-31%), apendicite (2-19%), infecções no trato biliar (3-14%) e doença inflamatória intestinal (2-6%)
(4-7), além de cateterismo umbilical e onfalite em neonatos
(3). Fatores de risco envolvidos: cirurgias prévias (29-37%), tabagismo (29%), malignidades (6-17%), imunodepressão (14%), discrasias sanguíneas, etilismo e uso de esteroides
(4-6).
O quadro clínico é inespecífico, sendo comuns febre, dor abdominal, náuseas, diarreia e anorexia, porém, a suspeita de pileflebite é mais pertinente quando aos dois primeiros se associa icterícia
(4-6). Achados laboratoriais incluem leucocitose (80%), cultura positiva em sangue ou tecidos (44-88%), elevação de enzimas hepáticas (40-69%) e da bilirrubina total (55%). Nas culturas pode-se detectar um microorganismo (47%) ou mais (44%), destacando-se anaeróbios e Gram-negativos. São frequentemente encontrados:
Escherichia coli,
Streptococcus spp.,
Bacteroides spp.,
Proteus spp.,
Klebsiella spp. e
Enterobacter spp.
(4-6).
A ultrassonografia com Doppler é útil para a caracterização de trombo, ectasia da veia porta, rede de colaterais venosas, hepatoesplenomegalia e ascite
(2,4,8-12). A TC com administração intravenosa de meio de contraste é método diagnóstico de escolha, podendo demonstrar gás no sistema porta (18%) e o trombo vascular hipodenso. Trombose de segmentos venosos portais intrahepáticos, veias mesentérica superior e esplênica é observada em 39%, 42% e 12% dos casos, respectivamente, enquanto a veia mesentérica inferior é pouco acometida isoladamente (2%). Gás no sistema porta (portograma aéreo), diferentemente da aerobilia, se estende até a periferia hepática
(2,4,8-12).
A terapêutica mais utilizada é a associação de anticoagulantes e antibióticos. O tratamento cirúrgico fica reservado a casos não responsivos, ressecção do foco inflamatório/infeccioso, drenagem de grandes coleções e abscessos
(4-6). Os índices de mortalidade são de 11-50%
(2,4-8). Complicações ocorrem em 20-50%, como abscessos hepáticos (37%), infarto venoso mesentérico, trombose portal crônica e hipertensão portal
(2,4-8).
REFERÊNCIAS
1. Fonseca-Neto OCL, Vieira LPF, Miranda AL. Tromboflebite séptica da veia porta secundária à apendicite. ABCD Arq Bras Cir Dig. 2007;20:137-8.
2. Guimarães RA, Sueth DM, Barros MGCRM, et al. Pileflebite mesentérica secundária à diverticulite. GED Gastroenterol Endosc Dig. 2010;29:90-2.
3. Gonçalves L, Maio J, Barros MF, et al. Trombose da veia porta. Atitudes. A propósito de caso clínico. Acta Pediatr Port. 2001;32:377-80.
4. Belhassen-García M, Gomez-Munuera M, Pardo-Lledias J, et al. Pylephlebitis: incidence and prognosis in a tertiary hospital. Enferm Infecc Microbiol Clin. 2014;32:350-4.
5. Choudhry AJ, Baghdadi YM, Amr MA, et al. Pylephlebitis: a review of 95 cases. J Gastrointest Surg. 2016;20:656-61.
6. Kanellopoulou T, Alexopoulou A, Theodossiades G, et al. Pylephlebitis: an overview of non-cirrhotic cases and factors related to outcome. Scand J Infect Dis. 2010;42:804-11.
7. Machado MM, Rosa ACF, Mota OM, et al. Ultrasonographic features of portal vein thrombosis. Radiol Bras. 2006;39:151-5.
8. Balthazar EJ, Gollapudi P. Septic thrombophlebitis of the mesenteric and portal veins: CT imaging. J Comput Assist Tomogr. 2000;24:755-60.
9. Lee WK, Chang SD, Duddalwar VA, et al. Imaging assessment of congenital and acquired abnormalities of the portal venous system. Radiographics. 2011;31:905-26.
10. Tandon R, Davidoff A, Worthington MG, et al. Pylephlebitis after CT-guided percutaneous liver biopsy. AJR Am J Roentgenol. 2005;184(3 Suppl):S70-2.
11. Muglia VF. Diverticular disease of the colon: evolution of the therapeutic approach and the role of computed tomography in the evaluation of acute conditions. Radiol Bras. 2017;50(2):ix-x.
12. Naves AA, D''Ippolito G, Souza LRMF, et al. What radiologists should know about tomographic evaluation of acute diverticulitis of the colon. Radiol Bras. 2017;50:126-31.
1. Documenta - Hospital São Francisco, Ribeirão Preto, SP, Brasil
2. Hospital São Francisco - Centro de Terapia Intensiva, Ribeirão Preto, SP, Brasil
Correspondência:
Dr. Rodolfo Mendes Queiroz
Documenta - Hospital São Francisco
Rua Bernardino de Campos, 980, Centro
Ribeirão Preto, SP, Brasil, 14015-130
E-mail:
rod_queiroz@hotmail.com

 |
|
 Figura 1. A: TC abdominal de admissão do paciente, sem a administração de meio de contraste intravenoso, mostrando densificação da gordura mesentérica em torno do sigmoide (cabeça de seta), onde também estavam presentes alguns divertículos colônicos, sugerindo processo inflamatório. B,C,D: TC após piora clínica do paciente, fase portal após a administração intravenosa de meio de contraste, demonstrando trombos (setas brancas) no ramo esquerdo da veia porta (B), junção esplenomesentérica (C,D) e no interior da veia mesentérica inferior (D), e focos gasosos (setas pretas) no sistema porta intra-hepático (B) e na veia mesentérica inferior (D), além de ascite.
Figura 1. A: TC abdominal de admissão do paciente, sem a administração de meio de contraste intravenoso, mostrando densificação da gordura mesentérica em torno do sigmoide (cabeça de seta), onde também estavam presentes alguns divertículos colônicos, sugerindo processo inflamatório. B,C,D: TC após piora clínica do paciente, fase portal após a administração intravenosa de meio de contraste, demonstrando trombos (setas brancas) no ramo esquerdo da veia porta (B), junção esplenomesentérica (C,D) e no interior da veia mesentérica inferior (D), e focos gasosos (setas pretas) no sistema porta intra-hepático (B) e na veia mesentérica inferior (D), além de ascite.